Injuria Renal Aguda - En pocas palabras, simples actos y un gran impacto.

Carlos H. Diaz
Jefe Sección Nefrología CEMIC
Contacto: cdiaz@cemic.edu.ar
La Injuria Renal Aguda (IRA) es una condición clínica de observación frecuente, asociada a mayor morbi-mortalidad y una consecuente mayor erogación por costos en salud.
La IRA puede ser distinguida tanto en la práctica clínica ambulatoria -IRA adquirida en la comunidad (1) (IRAC)- como en las áreas de internación -reconocida como IRA Hospitalaria (IRAH)- donde su frecuencia es variable pero estimada en un 20% de los ingresos, con incidencias mayores en las unidades de cuidados críticos (UCC).Más aún, en el contexto de cirugía cardíaca el riesgo de desarrollar IRA es 3,3 veces mayor que en 1999 (2).
Es un factor de riesgo independiente para muerte (del orden del 33% a 50%en pacientes en UCC), y en cualquier escenario está asociada a tasas mayores de infección, necesidad de rehabilitación, enfermedad renal crónica (ERC) y necesidad de terapias de reemplazo renal (TRR) (3). No cuenta con un tratamiento especifico y la única modalidad terapéutica aprobada es alguna forma de diálisis, la cual, más allá de los avances tecnológicos alcanzados en las últimas décadas, no ha logrado mejoras significativas en el pronóstico de estos pacientes. Y por lo general, la referencia o consulta con la especialidad suele ser tardía por razones no siempre claras.
Así planteadas las cosas, y sin vistas de desarrollos que presuman una innovación en el manejo de IRA, pareciera que la mejor manera de reducir la morbi-mortalidad será generando y optimizando buenas prácticas clínicas. Al respecto existe evidencia, por obvia que pueda resultarles, que muestra significativos beneficios para los pacientes con IRA cuando los nefrólogos son involucrados en su manejo. El cuándo y cómo, son los aspectos a validar en futuros estudios para así establecer aquellas prácticas clínicas más apropiadas para el manejo de la IRA.
Siguiendo esta línea de observación, se proponen cuatro instancias de acción (Fig. 1), partiendo por el reconocimiento del compromiso de la función renal, de los sujetos a riesgo, la estratificación del mismo y el manejo de IRA.
Hacia fines de los ’90 tomó impulso la nefrología crítica y con ello el camino a unificar los criterios de definición de la IRA. Este es un punto crucial no solo para su temprano reconocimiento y de las acciones que se tomen para su manejo. Lo es también para un claro entendimiento en la práctica clínica y la interpretación de estudios de investigación en la materia. Para ello se recomienda adherir a la definición de IRA de las KDIGO (Fig. 2 a y b) (4), resultado de las propuestas de dos grupos de expertos en IRA. Esta se diferencia de la definición RIFLE por criterios más precisos de definición del componente funcional y por obviar los criterios de evolución.
El diagnóstico temprano de la IRA tiene impacto en términos de mortalidad, tiempo de hospitalización o de permanencia en la UCC (5-6). Para ello es importante poder identificar la población de riesgo. Recientemente, un grupo de la Universidad de Chicago, en un estudio multicéntrico que reunió 5 hospitales, desarrolló y publicó un algoritmo con una sensibilidad del 82% para diagnóstico de IRA S3 y un valor predictivo negativo del 99.9% (7). Una vez identificados los pacientes en riesgo corresponde estratificar el mismo. Esto último, y en parangón con la cardiología y la enfermedad coronaria, hizo lugar al concepto de “angina renal” (AR). AR identifica a esos pacientes con altas chances de cursar IRA a partir de factores de riesgo (diabetes, hipertensión arterial, edad, ERC previa), situación clínica (depleción de volumen, sepsis, agentes nefrotóxicos) y síntomas (caída del ritmo diurético, sobrecarga de volumen, elevación de la creatinina). Si bien se han propuesto biomarcadores para IRA, a la fecha no contamos con uno sólido, como la Troponina en enfermedad coronaria. De los múltiples estudiados, la lipocalina asociada a la gelatinasa de neutrófilos (NGAL) es de los más utilizados y la microalbuminuria es reportada como un buen predictor de IRA. La determinación de albuminuria es accesible en nuestro medio, en tanto que NGAL hasta el momento solo se ha usado en nuestra institución en estudios clínicos. Es de presumir que con una mejor estratificación de los sujetos a riesgo el poder predictivo de estos biomarcadores sea aún más preciso (8).
Otras herramienta de predicción y estratificación es el llamado “Test de Furosemida” (9), a partir del cual la administración de un bolo iv. de 1 mg/kg de Furosemida se evalúa la respuesta diurética del paciente. Un volumen urinario > a 200 cc en las dos horas siguientes a la administración de Furosemida tiene una sensibilidad y especificidad para progresión a IRA S3 del 87% y 84% respectivamente. Cuando este se combina con otros biomarcadores el test alcanza un AUC de 0,91 para predecir necesidad de TRR y de 0,90 para progresión a IRA S3 (10).
Desde ya que las acciones comentadas deben ser seguidas de acciones en el manejo de estos pacientes con IRA. Estas intervenciones deben incluir a los nefrólogos quienes llevarán a acabo el monitoreo de la función renal, el manejo de las complicaciones del estado de uremia y la indicación de TRR. Un aspecto de interés es el del reconocimiento de otras complicaciones no tradicionales de la IRA, que se constituyen como principales responsables de la alta tasa de mortalidad en estos pacientes. Estas complicaciones no tradicionales son: la sepsis, la injuria pulmonar, y la disfunción miocárdica.
La asociación entre IRA y sepsis ha sido reportada en numerosos estudios, concluyéndose que la mortalidad es significativamente mayor en el grupo que desarrolla sepsis, razón por la cual estos pacientes deben ser monitoreados en forma exhaustiva para la pronta identificación de un evento infeccioso, e inicio de antibióticoterapia (11).
Varios estudios han identificado en forma creciente a la injuria pulmonar secundaria a IRA. Los pacientes con IRA requieren más frecuentemente de asistencia respiratoria mecánica (ARM) y aquellos pacientes con IRA con ventilación mecánica tienen más del doble de mortalidad (12).El fallo respiratorio es consecuencia de un edema pulmonar no cardiogénico, por lo que la ultrafiltración agresiva no asegura su mejoría.
Además de los hechos más reconocidos de sobrecarga de volumen y disminución de la contractilidad cardíaca en contexto de acidosis, hay suficiente información que sugiere un efecto directo negativo en la función miocárdica asociado a IRA. Los pacientes con IRA experimentan mayor número de episodios de IAM e insuficiencia cardíaca (13).
Resulta muy interesante que cuando en un estudio, de un grupo de Cardiff, se analizan las características de las poblaciones con diagnóstico de IRAC e IRAH no hay diferencias significativas para condiciones como la diabetes, hipertensión arterial, eventos cardiovasculares o función renal basal (14). Claramente las formas de IRAH son más graves pero ambas por igual conllevan el riesgo de pérdida de función en los meses posteriores al evento. En la práctica ambulatoria las causales más comunes de IRAC son el uso de antiinflamatorios, diuréticos e bloqueantes del sistema renina angiotensina (inhibidores de la enzima convertidora/bloqueantes de receptores de angiotensina) (15).
Como fuera señalado estos pacientes tienen mayor riesgo de desarrollar ERC (16). En el estudio ya citado de IRAC vs. IRAH, los pacientes de ambos grupos experimentaron caída del filtrado glomerular del orden de los 30 ml/min a 14 meses de seguimiento (14). Este efecto es tanto observable en las formas de IRA adquiridas en el hospital como en las de la comunidad. Este hecho no debe ser desconocido por internistas y médicos de atención primaria ya que solo una minoría de estos pacientes son vistos por nefrólogos al momento del alta. Volviendo a las normas KDIGO, estas recomiendan evaluar estos pacientes a los 3 meses de alta y asesorarlos en su seguimiento según su función renal.
A modo de resumen, la IRA es una situación de frecuente observación asociado a un mal pronóstico en todos los escenarios descriptos, lo cual exige su rápido reconocimiento en base a criterios universales que hacen a su definición y estratificación. El abordaje temprano con los que practicamos la especialidad redundará en un mejor pronóstico para estos pacientes, que de todos modos tendrán riesgo aumentado para el desarrollo de ERC y de eventos cardiovasculares en el mediano y largo plazo, sin dejar de mencionar que la desatención de todas estas recomendaciones trae aparejado mayores costos.
-
Referencias
1. Wonnacott A, et al. CJASN. 2014 Jun 6;9(6):1007-14
2. Lenihan CR, et al. Ann Thorac Surg. 2013 Jan;95(1):20-8
3. Palevsky PM, et al. NEJM 359: 7–20, 2008
4. KDIGO Guidelines Clinical Practice for Acute Kidney Injury. Kidney Int. Suppl (2012)
5. Soares DM, et al. Blood Purif 43: 57–67, 2016
6. Wilson FP, et al. Clin Nephrol 80: 417–425, 2013
7. Koyner JL, et al. CJASN 11: 1935–1943, 2016
8. Basu RK, et al. CJASN 9: 654– 662, 2014.
9. Chawla LS, et al. Crit Care 17: R207, 2013
10. Koyner JL, et al. JASN 26: 2023–2031, 2015
11. Selby NM, et al. PLoS One 7: e48580, 2012
12. Vieira JM Jr., et al. Crit Care Med 35: 184–191, 2007
13. Wu VC, et al. NSARF Group: JASN 25: 595–605, 2014
14. Wonnacott A, et al. CJASN 9:1007–1014, 2014
15. García Camín MR et al. Nefrología 2015; 35(2):197-206
16. Chawla LS, et al. Kidney Int 79: 1361–1369, 2011
Anexos Figuras y Tablas.
Figura 1. Pasos de Acción propuesto para abordaje de pacientes con riesgo de IRA. Adaptado de Sarah Faubel, Benjamin Griffin.
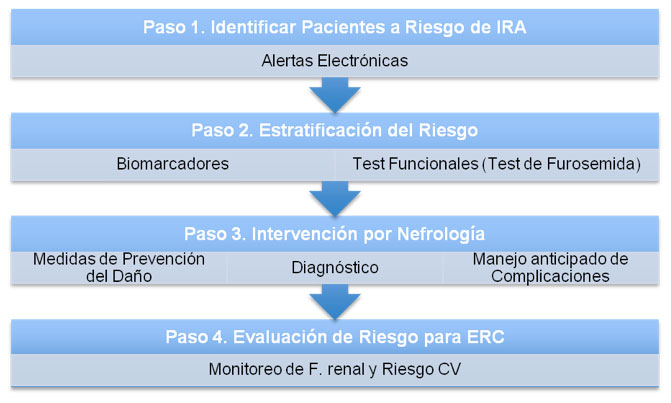
Figura 2a. Definición de IRA. Adaptado de KDIGO Guidelines for AKI.

Figura 2b. Estadificación de IRA. Adaptado de KDIGO Guidelines for AKI.

Últimos documentos publicados
Febuxostat: ¿una alternativa válida para el tratamiento de la gota? Dra. Cecilia Pisoni
Glucocorticoides en la sepsis y el shock séptico Dr Ignacio Bonelli
Injuria Renal Aguda - En pocas palabras, simples actos y un gran impacto. Carlos H. Diaz
Terapia basada en inhibidores de proteasoma para el tratamiento del mieloma múltiple recientemente diagnosticadoDr. Juan Dupont

Aspirina en Prevención Primaria y algunos aspectos sobre Resistencia Dr. Javier Guetta